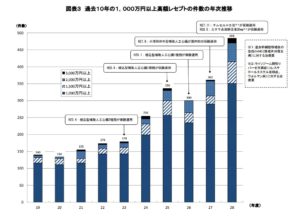
健康保険組合から「平成28年度 高額レセプト上位の概要」が発表されました。
1000万円以上高額レセプトの件数が年々増えています。
寿命が長くなり、高額療養をうける人が増えていることだけでなく、保険適用の治療法が増えたことが増加の理由ではないでしょうか?
高額医療交付金は、財源である財政調整事業拠出金収入の範囲内で交付決定を行うものであり、申請金額が財源を超えた場合、財源不足分を調整するための交付率を算出する方式となっています。
今まで保険適用外であった治療に保険が適用されることになれば、その治療を受けている患者にとっては自己負担が劇的に減ることになります。今までは費用が高額なため治療が受けられなかった患者にもその治療が受けられる可能性が出てくるのです。
一方、財源が増えない場合、全体として高額医療の適用金額が増えれば増えるだけ、財源不足の調整のために交付率がどんどん下がっていき、今まで保険適用だった治療を受ける方にとっては一人当たりの自己負担額が増加してしまいます。
検査費用に保険が適用されるかどうかも患者の負担に大きな影響を及ぼします。
先日公表された「がんゲノム医療推進コンソーシアム懇談会(報告書案)」では、がんゲノム医療の制度・費用面について、患者の負担軽減のため、検査費を保険診療として実施すると明記しています。
しかし、まだ制度の詳細は不明です。
もし他の先進医療と同じように保険外併用療養の枠組みでの利用となれば、技術料部分は全額自己負担となり、患者の負担額が高額になってしまいます。
民間保険に関しては、日本再生医療学会は、自由診療で行う再生医療を対象とする新たな保険制度「再生医療サポート保険(自由診療)」を創設しました。
細胞の採取や注入等再生医療等の治療により健康被害が起こった場合、医師に過失がない場合でも、健康被害の程度に応じての補償を備えたものです。
患者側が安心して再生医療を受けられる体制作りの一環としてとらえることができます。
近頃は、インターネット等、免疫細胞療法に特化した少額保険等も目にするようになってきました。
これらは、免疫療法に限らず、これからもどんどん増えてくるであろう最先端の治療を、患者が自由にいち早く利用できるよう、まとまった保障が必要であるというコンセプトのもとに開発された保険商品です。
このように、社会の仕組みは、患者が安心して高額な治療を受けられる体制が整うように進化しています。

